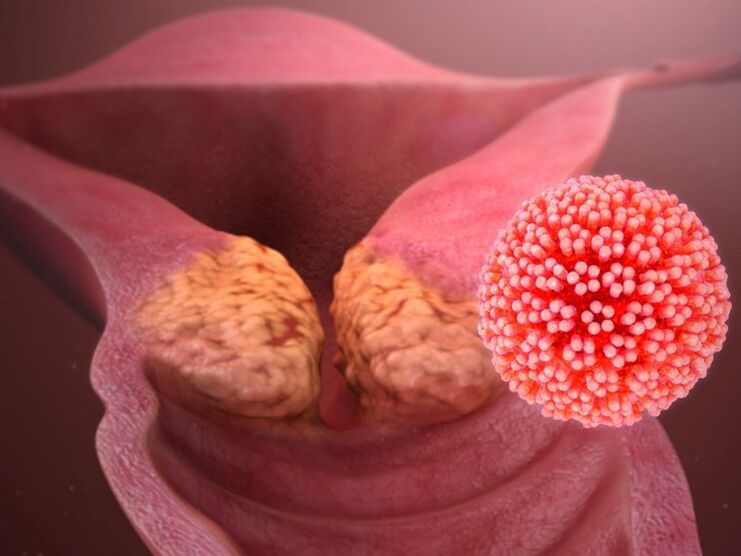
O papilomavírus humano (HPV) provoca a formação de papilomas, verrugas, condilomas e é um fator desencadeante no desenvolvimento de câncer de colo de útero e laringe. Menos comumente, pode afetar o revestimento da boca, esôfago e conjuntiva dos olhos. Segundo a Organização Mundial da Saúde, a incidência desta infecção aumentou dez vezes nos últimos 10 anos. Em nosso país, segundo estudos nas regiões, a prevalência da infecção pelo HPV varia de 29% a 45%. A comunidade médica é particularmente cautelosa porque cerca de um terço de todos os genótipos virais isolados provocam o desenvolvimento de patologia oncológica.
Classificação do curso da infecção pelo papilomavírus
Entrando no corpo da mulher, o HPV pode apresentar diferentes atividades dependendo do estado de imunidade. Dependendo de como o patógeno se comporta, existem várias variantes da infecção pelo papilomavírus humano:
- fluxo latente. O vírus persiste no corpo, mas não causa alterações patológicas nas células. Não há sintomas - a presença de um microrganismo só pode ser determinada usando métodos de exame biológico molecular.
- Inflamação associada ao HPV Como regra geral, no contexto do HPV, fala-se de cervicite ou vulvovaginite, que leva o paciente ao ginecologista. Na consulta, ela pode descobrir: como tratar o HPV em mulheres. Deve-se entender que o próprio vírus não causa inflamação, mas cria condições para a ativação do processo inflamatório.
- O condiloma, localizado na área anogenital e na membrana mucosa do trato genital, é uma forma do curso de PVI (infecção por papilomavírus), que requer o uso de técnicas cirúrgicas modernas para remover formações. Após a remoção cirúrgica, destruição a laser, criodestruição ou coagulação por ondas de rádio, é necessário um tratamento complexo para prevenir complicações e recidivas.
- Displasia do colo do útero. Pode ser assintomático ou causar corrimento. Formas graves da doença são pré-cancerosas - para evitar essa situação, o entendimento correto do tratamento do HPV em mulheres é mais importante do que nunca.
A classificação ajudará o médico a escolher as táticas de tratamento mais eficazes. As cepas do patógeno também são divididas em grupos de acordo com sua capacidade de desencadear doenças oncológicas: HPV com alto, médio e baixo risco oncogênico. Das 40 variantes sexualmente transmissíveis do vírus, 14 são classificadas como de risco alto e intermediário para câncer: -16, -18, -31, -33, -35, -39, -45, -51, -52, -56, - Tipos 58, -59, -66 e -68.
Como o papilomavírus humano é transmitido?
Na população feminina, a infecção pelo HPV chega a 70%. No entanto, a presença de um patógeno no corpo não significa uma doença. Quando uma pessoa tem um sistema imunológico saudável, na maioria dos casos a infecção pelo HPV é transitória – desaparece sozinha em 2 anos. Se isso não acontecer, então a questão do tratamento do papilomavírus humano em mulheres se torna relevante.
A principal via de transmissão do vírus é o contato:
- sexualmente;
- vertical (da mãe para o feto durante o parto);
- Doméstico (ao usar uma toalha, navalha, roupas íntimas).
Jovens entre 13 e 30 anos são mais suscetíveis a contrair o vírus. Durante o primeiro contato sexual, o risco de infecção é de cerca de 60%. O vírus também pode entrar no corpo sem relação sexual direta. As meninas estão em maior risco de HPV e, em seguida, suas consequências. Isso se deve às peculiaridades da estrutura de seus órgãos genitais.
Papilomavírus humano em mulheres: causas
Na população feminina, a infecção pelo HPV chega a 70%. No entanto, a presença de um patógeno no corpo não significa uma doença. Quando uma pessoa tem um sistema imunológico saudável, na maioria dos casos a infecção pelo HPV é transitória – desaparece sozinha em 2 anos. Se isso não acontecer, então a questão do tratamento do papilomavírus humano em mulheres se torna relevante.
- patologia concomitante do sistema reprodutivo;
- distúrbios endócrinos;
- imunodeficiências e beribéri;
- doenças infecciosas agudas comuns - SARS, outras infecções virais e bacterianas;
- relação sexual precoce;
- abortos;
- fumar e beber álcool;
- estresse psicoemocional crônico que enfraquece o sistema imunológico;
- estresse físico e mental excessivo, rotina diária irregular;
- período pós-parto - devido ao estresse e alterações hormonais;
- Uso prolongado de imunossupressores e contraceptivos orais.
A mudança frequente de parceiros sexuais também aumenta o risco de contrair novas cepas do vírus e ativar uma infecção existente. Quando a imunidade é reduzida, o vírus é integrado ao genoma celular, resultando em alta probabilidade de câncer - ainda não se descobriu como curar o HPV em mulheres nesta fase da ciência médica. É por isso que é tão importante manter a atividade do vírus sob controle e estimular adequadamente o sistema imunológico.
Os primeiros sinais de HPV em mulheres e sintomas adicionais
O sinal mais óbvio da presença de HPV no corpo de uma mulher é o aparecimento de papilomas nas membranas mucosas dos órgãos genitais e na pele da região anogenital. Eles não causam dor e geralmente passam despercebidos por muito tempo. No entanto, a atividade do vírus pode provocar o aparecimento de outros sintomas desagradáveis, pelos quais uma mulher contata imediatamente um ginecologista:
- corrimento patológico da vagina, acompanhado de coceira e ardor;
- recorrências frequentes de vaginite, vaginose bacteriana;
- corrimento vaginal fétido.
No exame, o médico vê formações benignas na pele, alterações no epitélio do colo do útero, sinais de inflamação. O câncer só pode ocorrer nos estágios posteriores da infecção crônica pelo papilomavírus.
Existe cura para o papilomavírus humano?
Para entender como o HPV é tratado atualmente em mulheres, é necessário entender quais abordagens são usadas para tratar a infecção pelo papilomavírus humano. A terapia de infecção por HPV está atualmente reduzida às seguintes atividades:
- prevenir a progressão da infecção pelo HPV;
- eliminação de manifestações clínicas;
- Estimulando a imunidade antiviral sistêmica e local.
Não existem medicamentos que levem ao desaparecimento completo do vírus do corpo. No entanto, as pesquisas nessa área estão em andamento - o foco dos médicos é a necessidade de um tratamento combinado das diversas manifestações do HPV. A pesquisa no campo da engenharia genética é promissora. Os cientistas estão considerando a possibilidade de "reescrever" o código viral para se autodestruir em vez de se espalhar. Reduzir as cópias do vírus restaura a imunidade local e elimina a inflamação crônica.
As informações para os médicos sobre o tema "tratamento do HPV em mulheres" estão atualmente descritas em detalhes nas diretrizes clínicas atuais.
Quando a visita ao médico é necessária?
As mulheres devem fazer um check-up com seu ginecologista pelo menos uma vez por ano. Além disso, é necessário consultar um médico se aparecerem sintomas incômodos:
- neoplasias na área genital;
- verrugas em outras partes da pele e membranas mucosas;
- dor no abdome inferior;
- corrimento incomum ou mau cheiro da vagina;
- Comichão, inchaço, vermelhidão dos genitais.
Em uma situação em que ocorreu relação sexual acidental, é recomendável consultar um ginecologista. Ele faz um exame, tirando um swab pélvico e raspando para detectar o HPV.
Se os papilomas aparecerem em outras partes do corpo, é necessário consultar um dermatovenerologista. Se papilomas ou condilomas crescem no ânus, pode ser necessária a intervenção de um proctologista. Isso ajudará a determinar as táticas de tratamento e determinar quais remédios para papiloma devem ser prescritos ao paciente para compra em uma farmácia em um caso específico.
Esquema geral de terapia
A principal arma no combate ao HPV é a imunidade estável da própria pessoa. O Centro Americano de Controle e Prevenção de Doenças aponta que em 90% dos casos de contato com o vírus, não há manifestações clínicas devido à autossupressão do vírus pela imunidade natural se desenvolvem.
O tratamento da infecção pelo HPV deve ser abrangente e visar:
- Terapia de doenças concomitantes;
- Eliminação de manifestações externas de doenças - médicas e, se necessário, cirúrgicas;
- redução da carga viral;
- Estimulando as defesas do organismo.
Estresse psicoemocional crônico, ambiente precário e comorbidades diminuem a capacidade do sistema imunológico de uma mulher de lidar com o vírus por conta própria. Existem medicamentos que, com efeito antiviral e imunomodulador direto, sustentam a força do organismo e levam à redução da carga viral. Uma dessas drogas modernas é um spray contendo ácido glicirrízico ativado, que é extraído da raiz de alcaçuz. Ajuda a impedir a replicação precoce do vírus e reduz o número de cópias do material genético do HPV no corpo. A ferramenta possui um bico intravaginal especial para entregar a droga ao colo do útero e sua distribuição uniforme ao longo das paredes da vagina. A terapia antiviral e imunomoduladora no curso latente da infecção pelo papilomavírus pode prevenir o aparecimento de sintomas desagradáveis e a transição da infecção para formas mais agressivas. Se o vírus provocar alterações na área genital e no epitélio cervical, o spray ajudará:
- aliviar a inflamação;
- eliminar a coceira;
- restaurar a integridade da mucosa;
- Aumento da imunidade local.
O uso do produto também é indicado na fase preparatória para remoção de formações benignas causadas pelo HPV, a fim de reduzir a atividade do vírus e prevenir a recorrência. A droga ajuda a regenerar a pele e prevenir a fixação de uma infecção secundária.
Remoção de papilomas e verrugas
As formações benignas causadas pelo HPV são removidas, o que pode ser feito usando os seguintes métodos:
- criodestruição - exposição à neoplasia com frio;
- eletrocoagulação - tratamento com corrente de alta frequência;
- Remoção a laser - submetido à irradiação a laser camada por camada até o aparecimento de uma crosta;
- destruição química - tratamento com soluções químicas especiais que são aplicadas às verrugas, destruindo-as;
- remoção cirúrgica - dado o alto risco de recorrência após esse tipo de destruição, é prescrita de forma seletiva - quando outros métodos não podem ser utilizados.
Novos desenvolvimentos no tratamento do HPV incluem o sistema CRISPR/Cas9, que corta quase completamente o DNA e incorpora suas seções, inativando assim a disseminação do vírus.
prevenção
Para prevenção primária, recomenda-se o uso de anticoncepcionais de barreira (preservativos), que, embora não ofereçam proteção absoluta contra o HPV, reduzem a exposição ao vírus. Você deve ser seletivo na escolha de seus parceiros sexuais. Se ocorrer uma conexão acidental, um spray especial pode ser usado para proteger contra HPV, vírus herpes simplex e infecção por citomegalovírus.
Até o momento, a vacina contra o HPV é a mais eficaz. Protege contra os tipos mais comuns e malignos de papilomavírus humano. Em muitos países, a vacinação contra o HPV está incluída no calendário obrigatório de vacinação. O momento mais eficaz para a vacinação é na infância e adolescência. Costumava-se acreditar que a vacinação não fazia sentido depois de 20 anos. No entanto, estudos recentes mostraram que a vacinação contra o HPV é adequada e eficaz até os 45-47 anos.
Se ocorrer uma infecção viral, a tarefa da prevenção secundária é manter a saúde do paciente, especialmente o bom estado de seu sistema imunológico. As mulheres devem visitar um ginecologista regularmente para detectar doenças associadas ao vírus nos estágios iniciais.













































































